 変形性膝関節症
変形性膝関節症膝が痛くて少しの距離を歩くのも億劫になる、階段の上り降りが辛い、すぐに水がたまる、など年齢を重ねると膝の痛みで悩まされる方も多いかと思います。
膝の痛みでお悩みの方のの原因の多くが、変形性膝関節症です。 主な症状は膝の痛みと水がたまることですが、症状が進むと膝の動きが制限され、膝が完全に伸びなくなり、歩行も困難になることもあります。
原因は膝の関節軟骨の老化、外傷、肥満、素因(遺伝)などが考えられますが、老化によるものでは、関節軟骨は年齢とともに弾力性を失い、使いすぎによりすり減り、関節が変形し痛みが生じます。
診断には診察、特に触診で膝関節内側の圧痛、動きの制限、腫れ、変形、関節の不安定性などを調べ、レントゲンや必要に応じてMRIなどの検査をします。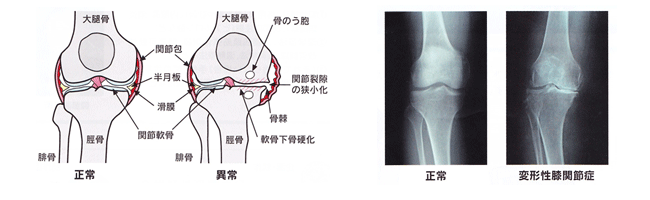
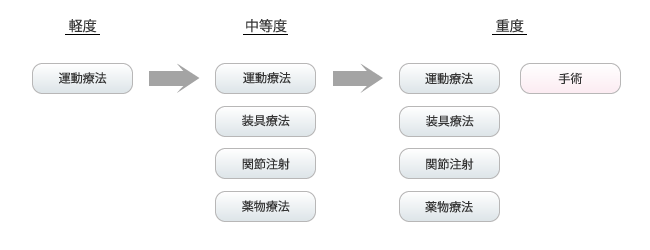
変形性膝関節症には自覚症状のない軽度のものから、歩行困難になる重度のものまで、症状に個人差があります。 その治療方法は大きく分けて保存療法と手術療法の2通りあります。 保存療法とは、膝関節を元通りに戻すのではなく、膝全体の強化によって、軟骨の現状を維持しながら痛みを緩和させるのが目的です。保存療法には、運動療法(リハビリテーション)、装具療法、関節注射、薬物療法(投薬)があり、これらを組み合わせて行われます。
十分な保存療法を行っても効果がない場合や、歩行困難など重度の機能障害に進行し、保存療法では限界がある場合に手術療法の適応となります。
 運動療法
運動療法軽度の場合、まずは運動療法を中心としたリハビリ治療を行います。 運動療法の目的の一つは、膝関節を支える筋肉を鍛えて、制限された膝の可動域を広げることです。
また、肥満が痛みの原因のひとつの場合、運動することで体重のコントロールを行い、膝関節への負担を減らして、痛みを軽減させる効果もあります。
痛いからといって身体を動かさずにいると、筋力が低下して、膝関節への負担だけにはとどまらずに、いずれは足首や腰部など、膝以外の部位にも 影響が現れ悪循環に陥ってしまいます。そうなる前に、膝関節の可動域を広げ、筋力をつけることで、症状の進行を抑えることが目的です。
レントゲン、MRIなどの画像診断で骨の変形が確認された中等度の方には運動療法に加え、装具療法や関節注射、薬物療法(投薬)も考慮します。 装具療法とは膝の変形によって不安定となった膝支持性の補強や、膝関節への負担を軽減するために行います。 装具療法
装具療法日本人の場合、変形性膝関節症の患者さんの多くが、内反変形(O脚)を患っています。O脚の患者さんは 膝関節の内側に負担がかかり、その部分の関節軟骨がすり減り、痛みが生じる場合が多くみられます。そのような場合は O脚を矯正する為にインソール(足底板)を靴の中敷きとして入れる方法をお勧めしています。
当院では、専門家によるオーダーメイドのインソール(足底板)を製作できる靴外来を設けております。健康保険が使えますので、ご気軽にご相談ください。詳しくは靴外来のページをご覧ください。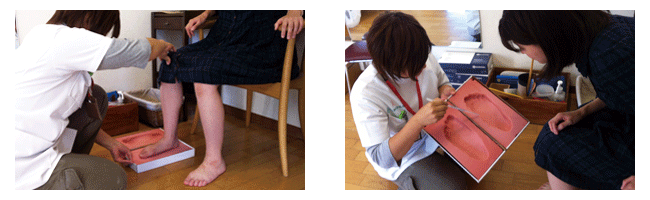
膝痛・関節痛が酷いときには、よくサポーターが用いられます。サポーターの主な目的としては、膝関節の保温です。 これに加え、サポーターを装着することで膝関節の感覚が鋭敏になって、膝関節を意識することで、 安定した歩き方ができるようになる効果もあると考えられております。
 関節注射
関節注射変形性膝関節症は症状が進むと関節内で骨の動きをなめらかにしたり、クッションのように衝撃を緩和させる働きをしている関節液が減ることから、関節液の主成分であるヒアルロン酸を関節の中に直接注射し補う治療法です。
 膝に水がたまることでお悩みの方へ
膝に水がたまることでお悩みの方へ膝関節に炎症が生じると、関節液が過剰に生成されて、関節液がたまるようになります。これが所謂「水がたまる」という症状です。膝に水がたまると、膝全体が重苦しく、曲げ伸ばしが不自由になります。 そこで、膝関節に注射針を刺して、たまった関節液(水)を抜くことで痛みを取り除きます。
よく患者さんから「いったん水を抜くと癖になってしまうのではないか」といったような質問をされます。 実はこれは大きな誤解です。水(関節液)を抜くから溜まるのではなくて、膝関節の炎症の原因が取り除かれない限り、 関節液を抜いたとしても、1週間程度でまた溜まってしまうのです。ですから、運動療法などで膝への負担を減らし、 炎症を軽減することが、再び「水がたまる」ことへの予防となるのです。 薬物療法
薬物療法変形性膝関節症の薬物療法で最もよく用いられるのが、「非ステイロイド性鎮痛薬」(NSAIDs)です。このNSAIDsには炎症を抑え、膝痛・関節痛を鎮める効果があります。しかしながら、長期間にわたって使用し続けると、消化器官障害(胃の不快感、胃痛、消化性潰瘍など)の副作用があるため、高齢者の方など腎機能が低下している方は注意が必要です。
NSAIDsの副作用が心配な方やNSAIDsの効果が認められない場合にも、他の色々な薬の選択肢がありますので、効果や副作用を考慮しながら、医師と一緒にどれが自分にとってベストな薬なのかを探っていく必要があります。
長年にわたって複数のクリニックを受診し、なおかつ変形性膝関節症の症状が改善しない患者さんが来院することも少なくありませんが、その中で患者さんがご自身の状態をきちんと理解していない場合が多くみられます。それは患者さんに対する医師の説明不足が原因の一つで、当院では、現在膝がどのような状態であるのかをきちんと説明し、どのような運動療法や薬物療法が必要で、その期待される効果をきちんと説明することで、患者さんご自身が現在の状態を正確に把握し、今後どう治療してくのかを理解してもらうようにしています。そうすることで、運動療法も薬物療法も実効あるものになると考えています。
 手術
手術これらの保存療法の効果を判定し、効果が認められない場合、手術の適否を判断することになります。
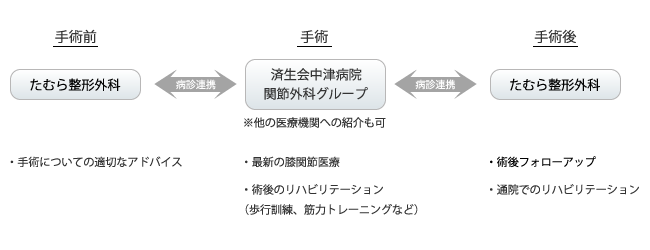
当院では、膝関節疾患に関する一般的な治療はもちろん、手術の必要性についての適切なアドバイスも行っています。手術の適否を判断することは開業医の重要な役割ですが、人口膝関節の耐用年数が15〜20年といわれていることを勘案すれば、患者さんの年齢を考慮して手術時期を見極めることも非常に大切です。 病診連携
病診連携
実際に手術が必要となった場合、主な紹介先は北区の済生会中津病院となります。当院では、済生会中津病院の関節外科グループと病診連携を整えておりますので、膝関節手術における最新の医療を提供することができます。(他の医療機関をご希望の方は、そちらに紹介状をお書きしてます。紹介状実績例: 厚生年金病院、淀川キリスト教病院、北野病院、大阪市立大学病院、大阪市立医療センター病院など)
手術後も、入院期間中は病院でしっかりとリハビリテーションを受け、退院後は引き続き当クリニックに戻ってリハビリテーションを受けることができます。術後の病態の変化など関して病院による術後フォローアップや、経験豊富なセラピストによるマンツーマンのリハビリテーションが受けられるように、万全の治療体制を整えております。